一、 名词解释
1. 牙周病periodontal disease:是指发生于牙周支持组织的各种疾病。包括牙龈病
gingival diseases和牙周炎periodontitis。牙龈病是指只发生在牙龈组织的疾病,而牙周炎则累及四种牙周支持组织的炎症性、破坏性疾病。
2. 生物学宽度biological width——指龈沟底到牙槽嵴顶之间约2mm的恒定距离。它
包括结合上皮(0.97mm)及结合上皮根方和牙槽嵴顶之间的纤维结缔组织(1.07mm)。
3. 点彩stippling——40%成人的附着龈表面有橘皮样的点状凹陷,称为点彩。点彩是
功能强化或功能适应性改变的表现,它是健康牙龈的特征。牙龈有炎症时,点彩减少或消失。
4. 龈谷 gingival col: 每个牙的颊舌侧乳头在邻面的接触区下方汇合处略凹下,称龈
谷。中央凹陷呈鞍状,被复无角化、无钉突,对局部刺激抵抗力低,牙周病易始发 5. 膜龈联合:附着龈的根方为牙槽黏膜,两者之间有明显的界限,称~
6. 上皮性附着:结合上皮靠基底板和半桥粒与牙面相附着,封闭了与外界环境的交
通。这种有机的附着结构亦称为上皮性附着
7. 牙菌斑生物膜dental plaque biofilm:是口腔中不能被水冲去或漱掉的细菌性斑块,
是由基质包裹的互相粘附或粘附于牙面、牙间或修复体表面的软而未矿化的细菌性群体,它们构成较多相互有序生长的建筑式样生态群体,是口腔细菌生存、代谢和致病的基础。
8. 出血指数BI——用钝头探针轻探入龈沟或袋底,取出探针30秒后,观察有无出血
及出血程度。它比GI精细,更为客观,适用于牙龈炎症较重的人群观察治疗前后效果的临床研究。0=正常牙龈;1=牙龈颜色有炎症性改变,探诊不出血;2=探诊后有点状出血;3=探诊出血沿牙龈缘扩散;4=出血流满并溢出龈沟;5=自动出血。 9. 探诊出血BOP——为牙龈有无炎症的客观指标。BOP阳性位点比例高时,其附着丧
失的可能性就会增加。操作时有两种方法,一是用钝头牙周探针的尖端置于龈缘下1mm或更少,轻轻沿龈缘滑动观察片刻有无出血;另一种方法是轻轻探到袋底或龈沟底,取出探针后观察10-15秒看有无出血。
10. 牙菌斑生物膜dental plaque biofilm:是口腔中不能被水冲去或漱掉的细菌性斑
块,是由基质包裹的互相粘附或粘附于牙面、牙间或修复体表面的软而未矿化的细菌性群体,它们构成较多相互有序生长的建筑式样生态群体,是口腔细菌生存、代谢和致病的基础。
11. 牙周致病菌periodontal pathogen:在各型牙周病的病损区,常可分离出一种或
几种优势菌,它们具有显著的毒力或致病性,能通过多种机制干扰宿主防御能力,具有引发牙周破坏的潜能,称之为牙周致病菌。证据充分的致病菌:伴放线聚集杆菌Aa、牙龈卟啉单胞菌Pg、福赛坦氏菌Tf
12. he创伤trauma from occlusion:不正常的合接触关系或过大的合力,造成咀嚼
系统各部位的病理性损害或适应性变化称为~原发性合创伤primary occlusal trauma:异常的合力作用于健康的牙周组织。继发性合创伤secondary occlusal trauma:合力作用于牙周支持力不足的牙齿,或虽经治疗但支持组织已减少的牙齿
13. 附着丧失:(attachment loss,AL)是牙周支持组织破坏的结果。当牙周袋形成时,
探诊深度超过3mm,而且袋底位于釉牙骨质界根方,说明发生了附着丧失。 14. 凹坑状吸收osseous crater:指牙槽间隔的骨嵴顶吸收,其中央与龈谷相应的部分
2破坏迅速,而颊舌侧骨质仍保留,形成弹坑状或火山口状缺损。
15.慢性牙周炎:慢性牙周炎是一种由菌斑微生物引起的感染性疾病,导致牙周支持组织的炎症、进行性附着丧失和骨丧失。其特点为牙周袋形成和牙槽骨的吸收。慢性牙周炎是最常见的一种牙周炎。
16.侵袭性牙周炎:侵袭性牙周炎是一组在临床表现和实验室检查(包括化验和微生物学检查)均与慢性牙周炎有明显区别的、相对少见的牙周炎。多发生于年轻人,疾病进展快速,有家族聚集性。伴放线聚集杆菌Aa是侵袭性牙周炎的主要致病菌 17.
引导性组织再生术 Guided tissue regeneration, GTR:在牙周手术中利用膜性材料作为屏障,阻挡牙龈上皮和牙龈结缔组织在愈合过程中向根面的生长,并提供一定的空间,引导具有形成新附着能力的牙周膜细胞优先占领根面,从而在曾暴露于牙周袋的病变根面上形成新的牙骨质,并有牙周膜纤维埋入,形成新附着(new attachment)性愈合。 18.
二、填空题
1. 牙周组织指围绕并支持牙齿的组织结构,包括牙龈、牙周膜、牙槽骨和牙骨质 2. 牙龈包括:游离龈、附着龈和龈乳头
3. 牙龈上皮包括:口腔上皮、沟内上皮和结合上皮 4. 牙龈的三个薄弱区:龈谷、沟内上皮、结合上皮 5.
牙龈纤维包括龈牙纤维(最多)、牙骨膜纤维、环行纤维、越隔纤维(仅见于牙邻面)。
6. 牙周膜纤维包括:牙槽嵴纤维,横纤维,斜纤维,根尖纤维,根间纤维,(穿通纤维)
7. 牙周病证据充分的致病菌:伴放线聚集杆菌(Aa,侵袭性牙周炎),牙龈卟啉单胞菌(Pg,慢性牙周炎),福赛坦氏菌(Tf,重度牙周炎伴附着丧失) 8. 牙周病始动因素:牙菌斑;局部促进因素:全身易感因素 9. 牙周膜功能:支持,感觉,形成
10. 牙周病的临床表现:牙龈炎症→牙周袋形成→牙槽骨吸收→牙齿松动移位 11. 牙槽骨破坏的3种形式:1.水平型吸收2.垂直型吸收3.凹坑状吸收
12. 引起牙松动的5个原因:牙槽嵴吸收、合创伤、牙周膜急性炎症、牙周翻瓣术后、女性激素水平变化
13.急性坏死性溃疡性龈炎的细菌因素的三种细菌:梭形杆菌,螺旋体,中间普氏菌。三大主征:疼痛麻木(前述龈炎未提及)、腐败性口臭、龈乳头和龈缘坏死性溃疡。需全身药物治疗
14. 慢性牙周炎主要致病菌:牙龈卟啉单胞菌 Pg;中间普氏菌 Pi;福赛坦氏菌 Bf 15. 牙周炎的伴发症状包括牙周牙髓联合病损、根分叉病变、牙周脓肿 16. 在制定牙周病的治疗计划后,按照计划分先后次序进行治疗,其治疗阶段一般分为:基础治疗、牙周手术治疗、修复治疗及松动牙固定术、维护期或支持治疗 17. 与慢性牙周炎相关的的致病微生物是牙龈卟啉单胞菌;与局限性侵袭性牙周炎相关的是伴放线放线杆菌
18. 牙周病病因包括牙菌斑始动因子、局部促进因素、全身易感因素
19. 牙松动的原因:牙槽骨吸收,he创伤,牙周膜急性炎症,牙周翻瓣术后,女性激素水平变化 三、
选择题
1.正常牙周探诊深度不超过3mm
2. 中间普氏菌Pi:尤妊娠期炎为主要致病菌 3. 黏放线菌Av:可能在形成龈炎的初期起作用
4. 始动因子:牙菌斑;局部促进因素:促进菌斑堆积;全身易感因素:改变宿主对菌斑微生物的反应
5. 牙周袋形成始于牙龈结缔组织中的炎症及炎症所引起的胶原纤维破坏和结合上皮的根方增殖
6. 前列腺素E2(PGE2):牙槽骨吸收最有力的刺激因素,具有广泛的致炎效应,IL-1、TNF协同增强作用 7. 探诊深度及附着水平
i. 龈沟探诊深度:龈沟底到龈缘的距离 ii. 正常牙龈:龈沟探诊深度≤2-3mm iii. 牙龈炎:龈沟探诊深度﹥3mm(假性牙周袋) iv. 牙周炎:龈沟探诊深度﹥3mm(真性牙周袋,附着丧失) 8. 牙周探诊的记录,评价指标 1)探诊深度:龈缘至袋底的距离。
2)探诊方法:①角度:与牙长轴平行;②力量:20~25g;③紧贴牙面;④踏点式探诊;⑤邻面检查
3)牙周附着水平(E.)(attachment level, AL):龈沟底、牙周袋底至釉牙骨质界的距离 起止点意义牙周附着水平/附着丧失(AL) 袋底-釉牙骨质界牙周组织破坏程度 牙周袋深度(PD) 龈缘-袋底牙周炎在牙面的分布 GR/ GM龈缘-釉牙骨质界根面暴露程度(k.)Al的计算:牙龈退缩时(龈缘在釉牙骨质界下方):AL=PD+GR 牙龈增生时(龈缘在釉牙骨质界上方):AL=PD-GR 牙龈炎:AL=0 牙周炎:AL>0附着水平检查准确性影响因素:牙周病探查影响因素;釉牙骨质界明确程度;龈下牙石 9. 与药物性牙龈肥大有关的3类药物: 1.抗癫痫药:苯妥英钠 phenytoin 2.免疫抑制剂:环孢菌素 cyclosporine
3.钙离子阻滞剂:硝苯地平 nifedipine,维拉帕米 10. 慢性龈炎:仅与牙菌斑有关。一般局限于游离龈和龈乳头。探针出血(最重要指征) 11. 青春期龈炎:部位特征性:唇颊侧 12. 妊娠性龈炎:极易出血(特征)。前牙区重,尤下前牙唇侧 13. 药物性牙龈增生:抗癫痫药(苯妥英钠),免疫抑制剂(环孢菌素),钙离子阻抗剂(硝苯地平);累及全口,前牙区更重,无牙区不受累。一般不波及附着龈(牙龈纤维瘤可波及附着龈)
14. 菌斑指数(plaque index,PLI) 1)Silness和L?e菌斑指数:①不需菌斑指示剂,目测②记录龈缘附近菌斑厚度、量③单个牙记录,颊侧三点及舌侧一点,取四点均数 ④各牙的分值相加/受检牙数=个体的菌斑指数 ⑤记分标准:0=龈缘区无菌斑1=龈缘区牙面有薄菌斑,视诊不易见,探针可刮出 2=龈缘或邻面可见中等量菌斑 3=龈缘或邻面有大量软垢2)Quigley-Hein菌斑指数:①需要用菌斑显示剂②对所有牙的颊舌面进行菌斑评价③所有牙面菌斑记分的总和/受检牙面数=个体菌斑分值 ④记分标准:0=牙面无菌斑1=牙颈部龈缘处有散在的点状菌斑 2=牙颈部连续窄带状菌斑宽度≤1mm3=牙颈部菌斑覆盖面积超过1mm,但<牙面1/3 4=菌斑覆盖面积≈牙面1/3~2/3 5=菌斑覆盖面积≥牙面2/32.简化口腔卫生指数(Simplied oral hygiene index,OHI-S)(k.)只检查6个牙:16、11、26、31的唇颊面,36、46的舌面 每个牙面记分的总和/受检牙面数=个体指数分值 1)软垢指数 (DI)0=牙面上无软垢1=软垢覆盖面积<牙面1/3 2=软垢覆盖面积≈牙面1/3~2/3 3=软垢覆盖面积≥牙面2/3 2)牙石指数 (CI)0=无牙石1=龈上牙石<牙冠颈1/32=龈上牙石≈牙面1/3~2/3或颈部有散在龈下牙石 3=龈上牙石≥牙面2/3或与龈下牙石相续
二. 牙龈状况
1)牙龈指数 (gingival index, GI)①牙周探针置于牙龈边缘龈沟开口处,沿龈缘轻轻滑动,龈组织被轻微触及 ②每牙记录四点,取均数 ③记分标准:0=正常牙龈1=轻度龈炎:轻度颜色改变及水肿,探诊不出血 2=中度龈炎:颜色发红、水肿光亮,探诊出血3=重度龈炎:明显红肿、或有溃疡,有自发出血倾向
2)出血指数(bleeding index, BI) 钝头牙周探针轻轻探入龈沟、袋底,取出探针30s后,观察出血 0=牙龈健康,无炎症及出血1=牙龈颜色有炎症性改变,探诊不出血 2=探诊后有点状出血 3=出血沿牙龈缘扩散54=出血流满并溢出龈沟 5=自动出血
3)龈沟出血指数 (sulcus bleeding index, SBI) (对出血量无详细分级,对可视炎症程度分级)0=牙龈健康,探诊无出血1=探诊出血,龈乳头和边缘龈无水肿及颜色改变 2=探诊出血,龈乳头和边缘龈有颜色改变,无水肿 3=探诊出血,龈乳头和边缘龈颜色改变,轻度水肿 4=探诊出血,龈乳头和边缘龈颜色改变,明显水肿 5=探诊出血,有自发出血和颜色改变及水肿 4)探诊出血(bleeding on probing, BOP)
操作方法:
①钝头探针置于龈缘下1mm或更少,轻轻沿龈缘滑动,观察片刻,有无出血 ②轻轻探到袋底、龈沟底,取出探针,观察10~15s,有无出血 记录方法:BOP(-) :探诊无出血 BOP(+) :探诊有出血
四、 问答题
1. 牙菌斑生物膜的形成
牙菌斑生物膜是口腔中不能被水冲去或漱掉的细菌性斑块,是由基质包裹的互相粘附或粘附于牙面、牙间或修复体表面的软而未矿化的细菌性群体,它们构成较多相互有序生长的建筑式样生态群体,是口腔细菌生存、代谢和致病的基础。 ●形成:
⒈获得性薄膜形成 最初由唾液蛋白或糖蛋白吸附至牙面。在刚清洁过的牙面上,数分钟内便可形成。
⒉细菌黏附和共聚 最初附着的主要是一些革兰阳性球菌。
⒊菌斑生物膜成熟 细菌数量和种类增多。约10~30天发展成熟达高峰
2. 龈上菌斑龈下菌斑
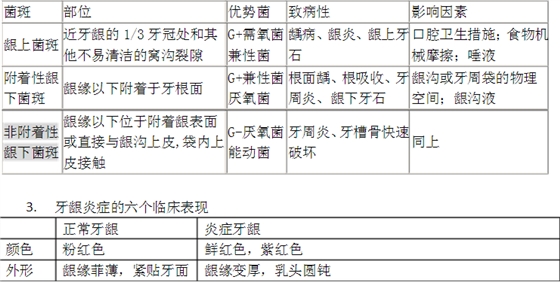

6 质地 坚实韧性,有弹性 松软脆弱。长期炎症可使之坚硬肥厚 点彩 有或无点彩 消失。长期炎症增生点彩可更明显出血无用探针或其它器械探查龈沟时,甚至患者功能活动时出血。探诊出血是牙龈炎症早期表现,是诊断牙龈炎症和活动性重要标志。龈沟液GCF渗出增多是牙龈炎症的重要指征之一 ? 内容物含量与牙龈炎症有关 ? 龈沟液测量仪,茚三酮染色
4. 牙周袋形成机制炎症→胶原纤维、基质溶解→结合上皮增生→结合上皮剥离→牙周袋形成→炎症加重(恶性循环)
(1)始于牙龈结缔组织中的炎症,炎症细胞和细菌产生各种酶使袋底附近牙龈结缔组织中的胶原纤维和基质溶解破坏,成纤维细胞也可伸出胞质突起到牙周膜牙骨质界面,吞噬和吸收胶原纤维以及埋入牙骨质中的胶原纤维。
(2)上述过程使牙龈组织中的胶原纤维变性消失,使结合上皮得以向根方增生。
(3)同时,由于大量的白细胞侵入结合上皮,使上皮细胞之间的连接更为疏松,当入侵的白细胞达到结合上皮体积的60%以上时,影响上皮细胞的连接和营养,靠近冠方的结合上皮即从牙面剥离,使龈沟底移向根方而形成牙周袋。
(4)随着牙周袋的加深以及牙龈炎症肿胀的加剧,形成良好厌氧环境,更有利于牙菌斑的堆积和滞留,因此更加重了炎症,加深了牙周袋,形成恶性循环。
5. 骨上袋和骨下带
牙周袋按形态以及袋底位置与牙槽嵴顶的关系可分为骨上袋和骨下袋:
① 骨上袋:袋底位置位于牙槽嵴的冠方,牙槽骨水平型吸收,袋的特点是浅而宽。 ② 骨下袋:袋底位置位于牙槽嵴顶的根方,袋壁软组织位于牙根面和牙槽骨之间,牙槽骨为垂直型吸收。袋的特点为窄而深。 区别 骨上袋 骨下袋 袋底位置 牙槽骨的冠方 牙槽骨的根方,骨与软组织壁相邻 骨破坏方式 水平式垂直式(角形)邻面越隔纤维 水平排列在相邻两牙袋底根方的牙槽骨嵴顶 斜行排列。从袋底的牙骨质沿着骨面斜行越过嵴顶,附着到邻牙的牙骨质。 颊舌面纤维从袋底根方的牙根面向着牙槽嵴顶走行从袋底的牙骨质沿骨斜面走向冠方,越过嵴顶与骨外膜汇合
6. 牙槽骨吸收的临床表现X线片:牙齿近远中的骨质情况,颊舌侧不清晰 牙槽嵴顶硬骨板消失,嵴顶模糊呈虫蚀状 前牙:尖? 平或凹陷 后牙:宽平?凹陷牙槽骨高度降低(减少超过30%) ? 牙槽嵴顶到釉牙骨质界距离>2mm ? 骨吸收程度:吸收区占牙根长度的比例
7. 牙周炎时X线像
1.牙槽嵴高度降低,牙槽嵴顶形态改变 2.硬骨板模糊、中断、消失,牙周间隙增宽 3.牙槽骨密度降低,骨小樑排列紊乱
4.牙槽骨吸收(牙槽嵴顶至釉牙骨质界距离>2mm)
8. 牙周探诊 【目的】:探测有无牙周袋的形成、牙周袋深度、牙周附着水平、探诊出血、龈下牙石的量及分布、根分叉病变 【工具】:带有刻度的牙周探针,如Williams探针(刻度标记分别为1、2、3、5、7、8、9、10mm),CPITN探针(尖端为一0.5mm球状,刻度标记分别为3.5、5.5、8.5、11.5) 【方法】:①提插式探测牙周袋近远中三点,每牙记录6个位点的探诊深度②牙周探针尖始终紧贴牙面,探针应与牙的长轴平行③由于邻面接触区的阻挡,探针若与牙长轴平行就不能进入龈谷区,而邻面袋最深点常在龈谷处。故探测邻面时,可允许探针紧靠接触点并向邻面中央略为倾斜,这样便可探得邻面袋的最深处④支点稳,力量20-25g⑤应按一定顺序进行,以防止遗漏
① 角度:与牙长轴平行;②力量:20~25g;③紧贴牙面;④踏点式探诊;⑤邻面检查 【评价指标】:探诊深度(龈缘至袋底的距离)、牙周附着水平(龈沟底或牙周袋底至釉牙骨质界的距离,为PD-GM,较探诊深度更客观准确地反映牙周破坏的破坏程度) 【影响因素】:牙石的阻挡、袋壁的阻挡、炎症的影响、探诊方法
9. 牙龈病的共同特征: 1. 体征、症状局限于牙龈组织 2. 菌斑的存在引起和、或加重病损的严重性 3. 炎症的临床表现:色形质改变、探诊出血 4. 牙周组织无附着丧失 5. 去除病因后疾病可逆 6. 若不及时治疗,有可能发展为牙周炎
10. 急性坏死性溃疡性龈炎 / 奋森龈炎 / 战壕口 临床表现
1. 发病急骤,迅速发展
2. 三大主征:疼痛麻木(前述龈炎未提及)、腐败性口臭、龈乳头和龈缘坏死性溃疡
3. 龈缘虫蚀状,龈乳头刀切状 4. 龈出血较多,表面有灰白色假膜 5. 可累及唇舌侧牙龈。(k.)局限于游离龈,不累及附着龈。故表现为沿龈缘红色线条。
6. 可转为慢性坏死性龈炎:龈乳头高度低于龈缘,呈反波浪状。龈乳头处颊舌侧牙龈分离 治疗原则
i. 口腔卫生指导(OHI) ii. 去除局部坏死组织iii. 局部使用氧化剂 iv. 全身药物治疗
v. 全身性因素的矫正和治疗 vi. 龈上洁治、龈下刮治 vii.
11. 牙龈炎和早期牙周炎的区别 牙龈炎 早期牙周炎 牙龈炎症 有 有 牙周袋 假性牙周袋 真性牙周袋
附着丧失 无 有,能探到釉牙骨质界 牙槽骨吸收 无 牙槽嵴顶吸收,或硬骨板消失 牙齿松动无有治疗结果 病变可逆,组织恢复正常 已破坏的支持组织难以完全恢复正常
12. 慢性牙周炎
定义:慢性牙周炎是一种由菌斑微生物引起的感染性疾病,导致牙周支持组织的炎症、进行性附着丧失和骨丧失。其特点为牙周袋形成和牙槽骨的吸收。慢性牙周炎是最常见的一种牙周炎。
病因:慢性牙周炎主要致病菌:牙龈卟啉单胞菌 Pg;中间普氏菌 Pi;福赛坦氏菌 Bf
区别:与牙周病证据充分的致病菌区分:伴放线聚集杆Aa;牙龈卟啉单胞菌Pg;福赛坦氏菌Bf
全身因素:糖尿病、吸烟、遗传因素 临床表现:
症状:①牙龈出血;②口臭;③咬合无力 体征:
①牙龈炎症:典型的炎症表现(色形质改变、探诊出血)炎症程度一般与菌斑牙石的量以及局部刺激因素相一致
② 牙周袋形成:
早期:浅袋较多,一般为骨上袋,可为单面袋,也可为复面袋,袋口较宽松
晚期:深牙周袋,牙周袋溢脓 ③牙槽骨吸收:以水平吸收为主。牙槽骨吸收程度是判断病变严重程度的重要指标之一。 ④牙齿松动:患牙松动是患牙功能下降的标志。 ⑤其他并发表现:a.牙龈退缩;b.食物嵌塞;c.根面过敏、根面龋;d.继发性咬合创伤;e.牙周脓肿;f.牙周牙髓联合损害 分度和分型:
根据附着丧失和骨吸收的范围(extent)
即患病的牙位数分为:局限型localized(全口牙中有附着丧失和骨吸收的位点(site)数≤30%)和
广泛型generalized(全口牙中有附着丧失和骨吸收的位点(site)数>30%) 根据牙周袋深度、结缔组织附着丧失和骨吸收程度分为:轻度、中度、重度 诊断:
诊断依据:四大临床症状和伴发病变
还需判断:总体和个别牙的严重程度;是否为活动期;局限型或广泛型;严重程度分度
目的:判断预后,制定治疗计划
13. 侵袭性牙周炎
定义:侵袭性牙周炎是一组在临床表现和实验室检查(包括化验和微生物学检查)均与慢性牙周炎有明显区别的、相对少见的牙周炎。
病因:致病菌 伴放线聚集杆菌Aa
分型:按患牙的分布:局限型侵袭性牙周炎( LAgP)和广泛型侵袭性牙周炎(GAgP) 临床特点:
①快速进展:牙周破坏速度比慢性牙周炎快3-4倍 ②发病年龄小;
③牙周组织破坏程度与局部刺激物的量不成比例; ④好发牙位:
局限型:切牙和第一磨牙,其他患牙(非第一磨牙和切牙)不超过两个 广泛型:广泛的邻面附着丧失,侵犯第一磨牙和切牙以外的牙数在三颗以上
⑤X线片:局限于切牙和第一恒磨牙。切牙区水平型骨吸收,第一磨牙区近远中垂直型骨吸收,近远中均有垂直型骨吸收则形成“弧形吸收”。 ⑥早期出现松动移位:前牙扇形分离
⑦家族聚集性(family aggregation):母系遗传
⑧全身情况(systemic conditions):一般全身健康,无明显的系统性疾病,但部分患者具有嗜中性粒细胞及(或)单核细胞的功能缺陷。 治疗原则:
(1)早期治疗,防止复发 (2)抗菌药物的使用 (3)调整机体的防御机能 (4)其他:正畸治疗等
14. 慢性牙周炎、局限型侵袭性牙周炎、广泛型侵袭性牙周的鉴别诊断 CPLAgPGAgP主要见于成人,也可发生于儿童通常发生于青少年(青春期前后) 多在30岁以下,也可更大 慢到中等速度进展 快速进展快速进展,可呈episodic 菌斑量与破坏程度一致 菌斑量与破坏程度不一致 不定,有时一致病变分布不定,无固定类型 局限于切牙、第一磨牙,其他牙不超过2个 除切、第一磨牙外,累及其他牙超过3个 无明显的家族聚集性 明显的家族聚集性 明显的家族聚集性 多有龈下牙石 一般无或少龈下牙石可有或无龈下牙石
15. 牙周脓肿和牙龈脓肿鉴别诊断 牙周脓肿 牙龈脓肿 牙周袋 一般有深袋 无牙周袋 牙槽骨吸收 有 无 患牙松动有无10部位 附着龈 游离龈、龈乳头
16. 牙周脓肿和牙槽脓肿鉴别诊断 症状与体征 牙周脓肿 牙槽脓肿感染来源 牙周袋 牙髓病或根尖周围病变 牙周袋 有 一般无牙体情况 一般无龋 有龋齿或非龋疾病,或修复体 牙髓活力 有无脓肿部位 局限于牙周袋壁,较近龈缘 范围较弥散,中心于龈颊沟 疼痛程度 相对较轻较重牙松动度 松动明显,消肿后仍松动 松动较轻,也可很松,治愈后可恢复 叩痛 相对较轻很重X线相 牙槽骨嵴有破坏,可有骨下袋 根尖周围可有骨质破坏,也可无 病程相对较短,3-4天可自溃相对较长,5-6天
17. 牙周病治疗的总体目标:
①去除病因,消除炎症
②恢复软组织及骨的生理外形:牙龈及骨组织;牙齿及邻接关系 ③恢复功能,保持长久疗效:恢复或提高牙的咀嚼效能;修复缺牙;调整咬合关系;纠正不良咬合习惯 ④促进牙周组织的再生
18. 牙周病治疗程序:
第一阶段:基础治疗(病因治疗) 目的:去除所有局部刺激致病因素 向患者解释治疗计划;急症治疗;拔除无望保留的牙齿;洁治术及根面平整;清除局部刺激因素;纠正不良习惯; 口腔卫生指导;松牙暂时性固定;调牙合;药物辅助治疗;疗效再评估;注意全身健康状况
第二阶段:手术治疗 1-3个月后多牙周情况进行全面的再评估 PD≥5mm,仍有探诊出血 牙龈及骨形态不良、膜龈关系不正常 目的:取得清除病原刺激物的直视途径,纠正软硬组织外形
第三阶段:修复及正畸治疗 治疗后(手术后)3个月
修复缺失牙;恰当的正畸治疗;有助于建立稳固的平衡合 目的:恢复咬合功能
11第四阶段:维护期 1.定期复查: 3~6月临床复查,半年到一年摄X线片复查一次 2.复查内容:菌斑及牙石、牙龈炎症及牙周袋深度、咬合情况、牙齿松动度及其他病理情况。 3.复治 目的:通过口腔卫生指导,患者口腔卫生的保持,定期复查复治,防止牙周炎复发
来源于网络